 SINDROME DI KALLMANN
SINDROME DI KALLMANN
Definizione.
La sindrome di Kallmann, conosciuta anche con il nome di Sindrome di De Morsier, Displasia olfatto-genitale o Ipogonadismo ipogonadotropo con anosmia, è una malattia genetica caratterizzata dall’associazione tra una ridotta o assente capacità di percepire gli odori (anosmia) e l’ipogonadismo (genitali poco sviluppati, assenza di pubertà spontanea).
Eziopatogenesi.
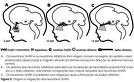
Tali alterazioni dipendono da un difetto dello sviluppo, durante la vita embrionale, dei centri nervosi deputati alla percezione degli odori (neuroni olfattori) e di quelli ipotalamici (neuroni GnRH) che determinano l’inizio dello sviluppo puberale e mantengono lo stimolo dell’asse ipofiso-gonadico. Verrebbe, in particolare, a mancare la migrazione dei neuroni fetali che secernono GnRH dal placode olfattivo all'ipotalamo. E’ stato recentissimamente dimostrato come le terminazioni nervose che partono dal naso per entrare nel cervello devono superare una zona di confine presidiata da cellule specializzate in grado di riconoscere e far passare i segnali mandati dai nervi in avvicinamento. Questo processo, controllato dai geni Wnt, permette che si crei un legame nervoso fra le cellule olfattive che percepiscono gli odori e il cervello che li elabora. Una volta creata, questa via, durante la fase di sviluppo embrionale, verrebbe utilizzata come “binario” anche da altre cellule endocrine tra cui i neuroni GnRH.